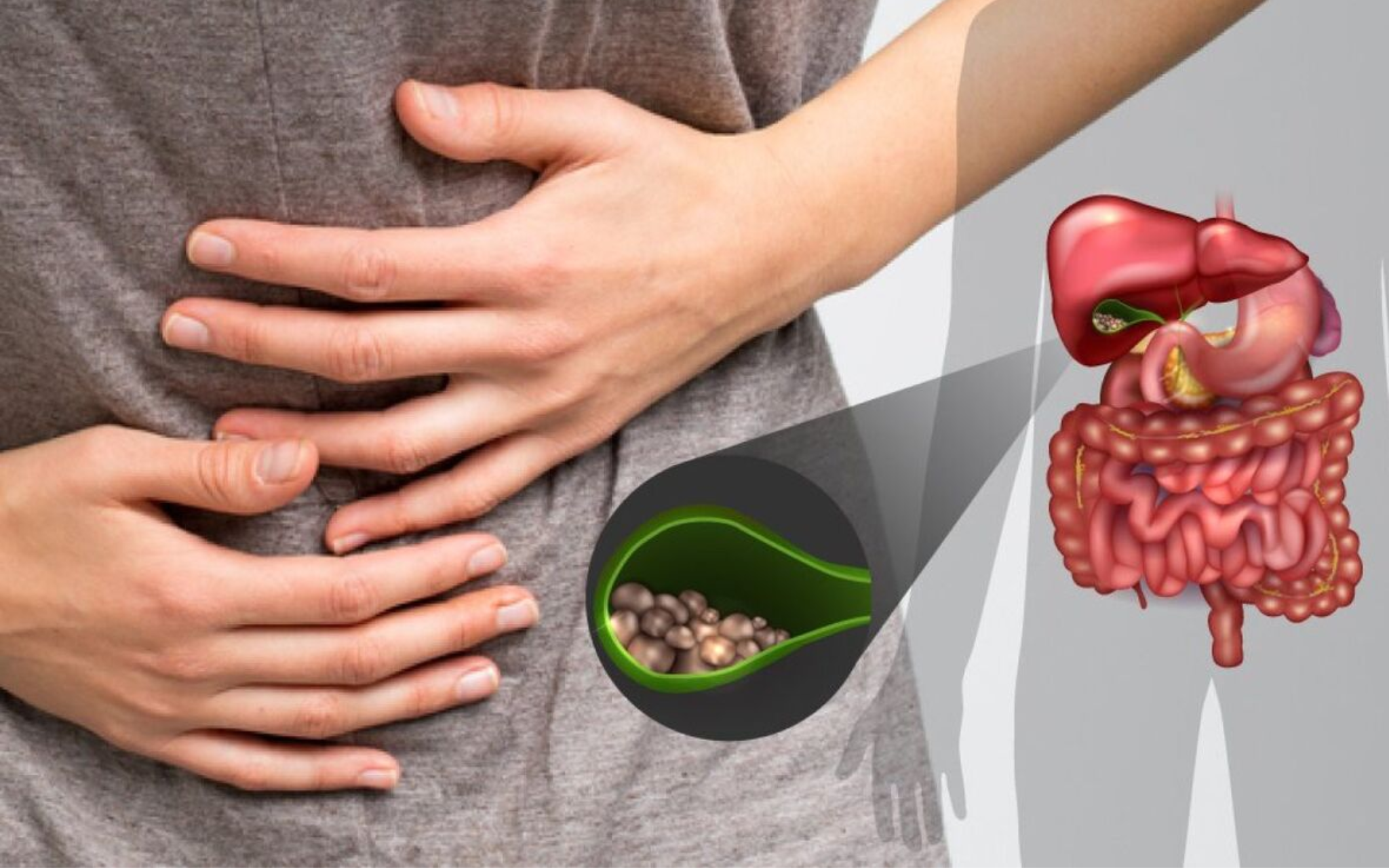
Холецистит – це запальне захворювання, що вражає слизову оболонку жовчного міхура. Воно асоціюється з порушенням відтоку жовчі, що виробляється в печінці і надходить через жовчний міхур і жовчовивідні протоки в дванадцятипалу кишку. При холециститі рух жовчі порушується, і вона починає накопичуватися в жовчному міхурі. В результаті з’являються больові відчуття та інші симптоми холециститу, а також порушуються функції цього органу і розвиваються ускладнення.
Причини холециститу можуть бути різними — від утворень в жовчному міхурі до інфекційних процесів. Захворювання вважається одним з найбільш поширених гастроентерологічних порушень. Згідно зі статистикою Всесвітньої організації охорони здоров’я, хронічна форма холециститу присутня майже у 20% людей середнього віку. При цьому встановлено, що хвороба розвивається переважно у жінок після 40 років. Лікується захворювання як консервативними методами, так і хірургічними. Операція передбачає видалення жовчного міхура.
Види холециститу
Виділяють кілька видів холециститу.
За клінічним перебігом визначають:
- Гострий холецистит;
- Хронічний холецистит;
- Загострення хронічного холециститу.
Гострий холецистит розвивається за кілька годин переважно через обструкції (перекриття) протоків конкрементами. Тільки в 10% випадків він виникає при відсутності каменів, в основному у пацієнтів з важкими системними патологіями. Гострий холецистит супроводжується яскраво вираженими симптомами: різким болем під правим ребром, нудотою, блювотою і підвищенням температури.
Хронічний холецистит асоціюється з постійним уповільненим запаленням в жовчному міхурі. Він супроводжується менш вираженими симптомами, зокрема ниючим болем, періодичною нудотою, загальною слабкістю і іншими. Під впливом провокуючих чинників він може загострюватися.
За наявністю каменів у жовчному міхурі та протоках виділяють:
- Калькульознийхолецистит;
- Некалькульозний.
Калькульозний холецистит розвивається як наслідок ускладнення жовчнокам’яної хвороби, коли конкременти перекривають жовчні протоки. Переважно він носить гострий характер.
Гострий холецистит також поділяють за ступенем запалення на:
- Катаральний холецистит;
- Флегмонозний;
- Гангренозний.
При катаральному холециститі запалення розвивається тільки на стінці жовчного міхура. При подальшому розвитку захворювання переходить у флегмонозну форму, що супроводжується поширенням запалення на парієтальну очеревину. Також на цьому етапі відбувається потовщення оболонки жовчного міхура, утворення фібринозного нальоту на очеревині і гнійного ексудату в просвіті.
Гангренозний холецистит вважається наступною стадією хвороби. Він супроводжується розвитком загального гнійного перитоніту і симптомами інтоксикації організму. Найчастіше ця форма діагностується у пацієнтів старшої вікової категорії та з ослабленим імунітетом. У подібних випадках вкрай важливо своєчасно провести діагностику холециститу для визначення ступеня ураження.
Гострий флегмонозний і гангренозний холецистит вимагає своєчасного втручання, оскільки лікування холециститу в таких випадках проводиться хірургічним шляхом.
Причини розвитку холециститу
Розвиток холециститу пов’язаний з порушенням відтоку жовчі та проникненням у жовчний міхур патогенної мікрофлори. Причини холециститу можуть бути різними: застій жовчі відбувається через утворення каменів, деформацію жовчного міхура та порушення моторної активності жовчовивідних шляхів.
Бактерії можуть потрапляти в жовчний міхур з кишечника, а також по кровоносній системі. Також захворювання може розвинутися через затікання в жовчний міхур панкреатичної рідини або при зараженні організму лямбліями та іншими паразитами.
Причинами та факторами ризику розвитку холециститу вважаються:
- Утруднення відтоку жовчі;
- Деформація жовчного міхура;
- Попадання в орган патогенної мікрофлори;
- Недостатнє кровопостачання слизових оболонок жовчного міхура;
- Пошкодження слизової панкреатичною рідиною;
- Зміна функцій жовчного міхура та жовчних протоків;
- Запальні процеси в органах травного тракту;
- Паразитарні хвороби (лямбліоз та інші);
- Ендокринні захворювання;
- Ожиріння;
- Порушення обмінних процесів;
- Незбалансоване харчування;
- Малорухливий спосіб життя;
- Спадкова схильність;
- Вагітність.
Симптоми холециститу
Холецистит може мати гостру і хронічну форму, через що симптоми холециститу і ступінь їх прояву можуть відрізнятися. Зазвичай, при розвитку гострого холециститу у пацієнтів з’являється сильний біль у підребер’ї з правого боку, що змушує їх звернутися за невідкладною медичною допомогою. Хронічна форма супроводжується менш сильним болем ниючого характеру. Через це і відсутність інших яскраво виражених ознак діагностика холециститу і початок лікування часто відбуваються із запізненням.
Симптомами гострого холециститу є:
- Різкий біль, що не проходить, у правому підребер’ї;
- Нудота і блювання;
- Діарея;
- Підвищення температури тіла до 37-39 ° С;
- Озноб.
При цій формі захворювання біль локалізується з правого боку під ребрами, але під час рухів іноді віддає в область лопаток, плечей і шиї. Блювота, як правило, повторюється багато разів і не приносить полегшення. Діарея може виникати після прийому їжі, особливо смаженої або жирної.
Симптомами хронічного холециститу вважаються:
- Тягнучий біль і важкість у правому підребер’ї;
- Посилення болю після вживання їжі;
- Періодичне утруднення дефекації;
- Незначне підвищення температури;
- Періодична нудота і блювота;
- Гіркота в роті і відрижка;
- Загальна слабкість;
- Жовтяниця (в окремих випадках).
Це основні симптоми хронічного холециститу, проте вони можуть виявлятися і при розвитку інших захворювань. Для постановки точного діагнозу необхідна ретельна диференційна діагностика.
Де болить при холециститі?
Біль при холециститі зазвичай локалізується в правому підребер’ї. Він може бути ниючим, тягнучим або гострим — залежно від форми захворювання. Часто пацієнти запитують, як проявляється холецистит і як болить при холециститі, адже характер болю може відрізнятися.
Нерідко біль віддає в праву лопатку, плече, ключицю або поперек. Також пацієнти відзначають відчуття тяжкості або розпирання в правому боці, особливо після прийому жирної їжі.
При загостренні холециститу біль супроводжується нудотою, блювотою, підвищенням температури і загальним нездужанням.
Особливості холециститу у дітей
Холецистит у дітей зустрічається рідше, ніж у дорослих, проте його розвиток можливий навіть у ранньому віці. Найчастіше захворювання пов’язане з порушенням моторики жовчного міхура, а також наслідками перенесених інфекційних захворювань, глистових інвазій або вродженими аномаліями будови жовчовивідних шляхів.
Основні симптоми холециститу у дітей схожі з дорослими:
- біль у правому підребер’ї,
- нудота, зниження апетиту,
- відчуття гіркоти в роті,
- загальна слабкість, швидка стомлюваність.
У дітей захворювання частіше протікає в хронічній формі, з періодами загострень на тлі похибок в харчуванні або переохолодження. Лікування холециститу у дитини вимагає індивідуального підходу з обов’язковою участю лікаря-гастроентеролога. Важливо не відкладати звернення за медичною допомогою, щоб уникнути ускладнень і підтримувати нормальне функціонування травної системи дитини.
Методи діагностики гострого і хронічного холециститу
Ознаки гострого і хронічного холециститу не є специфічними. Вони можуть проявлятися і при розвитку інших патологій органів черевної порожнини. Однак, до проведення інструментальної діагностики лікар проводить огляд пацієнта і пальпацію живота.
Якщо при цьому виявляється симптом Мерфі, висока ймовірність, що у пацієнта розвинувся гострий холецистит або відбулося загострення хронічного. Симптом Мерфі полягає в неконтрольованій затримці дихання через посилення болю при промацуванні правого підребер’я після глибокого вдиху.
Для діагностики холециститу і підтвердження або спростування діагнозу проводять:
- Лабораторну діагностику (біохімічний аналіз крові та печінкові проби);
- Ультразвукове дослідження (УЗД) печінки, жовчного міхура і жовчних проток;
- Ультрасонографію;
- Холецистохолангіографію (передбачає введення контрастної речовини в жовчні протоки і проведення рентгенографії);
- Магнітно-резонансну томографію (МРТ) з контрастом;
- КТ органів черевної порожнини.
Вид і обсяг обстежень лікар визначає після попередньої оцінки стану пацієнта.
УЗД дозволяє виявити наявність запалення і конкрементів в жовчному міхурі і протоках. У деяких випадках для підтвердження діагнозу або діагностики ускладнень холециститу проводять холецістохолангіографію або МРТ-холангіографію.
Лікування холециститу
При гострому холециститі або загостренні хронічної форми захворювання пацієнту рекомендована термінова госпіталізація. Після надходження в клініку йому проводять діагностику холециститу, що дозволяє підтвердити або уточнити діагноз, від якого залежить подальше лікування.
Для лікування гострого або загостреного хронічного холециститу застосовують:
- Медикаментозну терапію;
- Дієту;
- Холецистектомію (видалення жовчного міхура).
Медикаментозна терапія передбачає застосування антибактеріальних і спазмолітичних препаратів, сольових інфузійних розчинів і іноді плазми крові. Лікування холециститу проводиться згідно з протоколами, але може відрізнятися залежно від індивідуальних особливостей пацієнта.
Обов’язковою також вважається дієта, що виключає вживання солоної, гострої і смаженої їжі.
У більшості випадків впоратися з холециститом вдається завдяки правильно підібраній консервативній терапії. Хірургічне лікування застосовується рідше, в основному при ускладнених формах захворювання.
Чи можна лікувати холецистит в домашніх умовах?
Лікування холециститу в домашніх умовах без участі лікаря неприпустимо. Це запальне захворювання вимагає професійної діагностики холециститу, визначення причини холециститу і підбору коректної терапії. Самолікування нерідко призводить до розвитку ускладнень — гострого холециститу, абсцесу, перфорації жовчного міхура, перитоніту або панкреатиту.
Особливу небезпеку становлять спроби застосування народних методів або жовчогінних засобів без попереднього обстеження. При наявності конкрементів вони можуть спровокувати механічну закупорку жовчних шляхів і викликати невідкладний стан, що вимагає екстреного хірургічного втручання.
Навіть у випадках хронічного холециститу будь-які терапевтичні заходи повинні призначатися фахівцем після проведення необхідних обстежень і оцінки стану пацієнта.
При появі симптомів холециститу (гострий біль у правому підребер’ї, нудота, блювота, підвищення температури тіла, ознаки холестазу) необхідно негайно звернутися за медичною допомогою.
Висновок: холецистит не належить до захворювань, які можна ефективно і безпечно лікувати в домашніх умовах. Тільки своєчасна медична допомога дозволяє уникнути важких ускладнень і зберегти якість життя пацієнта.
Як зняти біль при загостренні холециститу?
При загостренні холециститу біль у правому підребер’ї може бути досить інтенсивним і супроводжуватися іншими симптомами холециститу: нудотою, блювотою, підвищенням температури.
У такій ситуації важливо не намагатися впоратися з болем самостійно. Єдино правильний крок — якомога швидше звернутися за медичною допомогою. До консультації фахівця рекомендується дотримуватися спокою і уникати фізичних навантажень.
Категорично не рекомендується застосовувати зігріваючі компреси, займатися самолікуванням або використовувати жовчогінні засоби без призначення лікаря — це може погіршити перебіг хвороби.
Загострення холециститу вимагає професійного підходу: діагностики холециститу, з’ясування причин болю і призначення комплексного лікування, яке дозволить усунути запалення і знизити ризик ускладнень.
Показаннями для проведення операції холецистектомії є:
- Гострий і хронічний холецистит;
- Гнійний холецистит;
- Гангренозний холецистит;
- Наявність конкрементів в жовчному міхурі;
- Аномалії розвитку жовчного міхура;
- Спайкова хвороба, яка спровокувала холецистит;
- Новоутворення в області жовчного міхура;
- Безрезультатність консервативної терапії;
- Часте загострення хронічного холециститу.
Холецистектомія – це видалення жовчного міхура. У сучасних клініках операції при холециститі проводяться лапароскопічним шляхом. Їх виконують на спеціальному ендоскопічному обладнанні, що забезпечує доступ в черевну порожнину і проведення всіх маніпуляцій через кілька невеликих проколів в області живота.
Лапароскопічна холецистектомія є малотравматичною операцією. Період відновлення після неї становить усього кілька днів, а вже наступної доби пацієнт може бути виписаний з лікарні, якщо немає ускладнень.
Після проведення операції пацієнтам з холециститом, як правило, призначають медикаментозну терапію і рекомендують дотримуватися схеми лікувального харчування. Таке лікування холециститу допомагає прискорити відновлення і запобігти повторним запальним процесам.
Можливі ускладнення холециститу
При відсутності своєчасного лікування холецистит може призвести до розвитку ускладнень, що становлять загрозу не тільки здоров’ю, але і життю пацієнта.
Найбільш поширені ускладнення холециститу:
- Гострий гнійний холецистит. Супроводжується наростаючою інтоксикацією, різким болем, лихоманкою і вимагає екстреного лікування.
- Перфорація жовчного міхура. Розрив стінки органу з виходом вмісту в черевну порожнину, що може призвести до розвитку перитоніту.
- Перитоніт. Запалення очеревини, що вимагає негайного хірургічного втручання.
- Холангіт. Запальний процес в жовчних протоках, що супроводжується лихоманкою, болем, жовтяницею.
- Панкреатит. Запалення підшлункової залози, яке може розвинутися на тлі порушеного відтоку жовчі.
- Механічна жовтяниця. Виникає при закупорці жовчних проток каменями або в результаті набряку тканин.
Крім того, хронічний холецистит підвищує ризик формування жовчних свищів, абсцесів печінки, утворення каменів у жовчних шляхах і порушень травлення.
Тому своєчасна діагностика і лікування холециститу допомагають уникнути розвитку важких ускладнень і зберегти здоров’я пацієнта.
Харчування при холециститі
Зміни режиму харчування і раціону є обов’язковою умовою лікування холециститу.
Рекомендації з харчування для хворих холециститом передбачають:
- Прийом їжі 4-5 разів на день в один і той же час;
- Виключення переїдання і голоду;
- Відмова від жирної, копченої, солоної і смаженої їжі, спецій і соусів;
- Виключення алкогольних і газованих напоїв;
- Відмова від червоного м’яса, яєць, капусти, горіхів, жирних молочних продуктів, шоколаду;
- Вживання варених і печених продуктів;
- Вживання великої кількості свіжих овочів і фруктів;
- Вживання злакових культур і цільнозернових виробів;
- Прийом свіжих соків із чорної смородини, томатів і буряка.
Дієту при холециститі повинен призначати лікар. Бажано обговорити з ним усі продукти і страви, які можна і не можна вживати.
Таблиця дозволених продуктів при холециститі
Дотримання дієти відіграє важливу роль у профілактиці загострень, особливо якщо враховувати причини холециститу, та підтримці нормальної роботи травної системи. Раціон повинен бути збалансованим, щадним для органів шлунково-кишкового тракту та сприяти нормалізації відтоку жовчі.
| Група продуктів | Рекомендовані продукти |
|---|---|
| Овочі | Броколі, шпинат, кабачки, гарбуз, морква, буряк, огірки |
| Фрукти та ягоди | Яблука, груші, банани, персики, абрикоси, ягоди, ананас |
| Цільнозернові продукти | Цільнозерновий хліб, вівсянка, кіноа, ячмінь, коричневий рис |
| Білок | Куряче м’ясо (без шкіри), індичка, риба, яйця, тофу |
| Молочні продукти | Нежирний сир, кефір, йогурт без доданого цукру |
| Напої | Вода, зелений чай, нежирний бульйон, свіжі соки |
Раціон повинен бути узгоджений з лікарем і адаптований індивідуально залежно від форми захворювання та загального стану здоров’я пацієнта.
Профілактика холециститу
Профілактика відіграє ключову роль у зниженні ризику розвитку холециститу, особливо у людей зі схильністю до захворювань жовчного міхура. Грамотний спосіб життя і увага до стану травної системи дозволяють запобігти не тільки запаленню, але і багатьом його можливим ускладненням.
Основні рекомендації для профілактики холециститу:
- збалансоване харчування з виключенням жирної, смаженої, гострої та копченої їжі;
- регулярні прийоми їжі без тривалих перерв і переїдання;
- контроль маси тіла, поступове і безпечне зниження ваги при її надлишку;
- відмова від куріння і надмірного вживання алкоголю;
- помірна фізична активність для поліпшення моторики жовчного міхура і запобігання застою жовчі;
- своєчасне лікування захворювань органів травної системи;
- регулярні обстеження, включаючи консультації гастроентеролога і діагностику холециститу (наприклад, УЗД органів черевної порожнини).
Турбота про здоров’я травної системи та дотримання цих простих рекомендацій допомагають запобігти розвитку холециститу і зберегти якість життя на довгі роки.
Де лікують холецистит
Лікування холециститу проводять лікарі-терапевти, гастроентерологи або хірурги. При розвитку гострого холециститу або загостренні хронічного пацієнту показана термінова госпіталізація.
У медичному центрі ADONIS є новітнє діагностичне та хірургічне обладнання, що дозволяє провести точну діагностику холециститу і, при необхідності, оперативне лікування. Наші лікарі мають вищу категорію та багаторічний досвід роботи. Довіривши їм своє здоров’я, ви отримаєте медичну допомогу, що відповідає європейським стандартам.
Записатися на консультацію можна за телефоном контакт-центру: 0 800 707 707
















2 Відгуків
Хочу выразить огромную благодарность сотрудникам клиники ADONIS на Осокорках за чуткое, внимательное отношение к пациентам. Особая благодарность, конечно же, медицинскому персоналу хирургического отделения, в котором мне пришлось провести двое суток. Все медсестры, нянечки стараются помочь пациентам освоиться в отделении, подготовиться к операции. А после операции помогают восстановиться. Особенно мне хочется поблагодарить хирурга Павленко Тараса Олеговича. Я уверена, что именно о таких людях говорят «врач от Бога». Желаю Вам крепкого здоровья, дальнейших успехов в работе, семейного благополучия. Большое Вам спасибо!
Елеоноро, щиро дякуємо, що поділилися своїм досвідом. Тішимось, що змогли допомогти. Також вдячні за довіру та теплі слова на адресу лікаря Павленка Т.О.та персоналу відділеня в цілому. Будьте здорові.